Авторы:Аршидинова Мехиргуль Мухидиновна — врач терапевт, КГП на ПХВ «Городская клиническая больница №7», УОЗ г. Алматы
Даулбаева Зульфия Коныскереевна — врач терапевт, Военный госпиталь г. Талдыкорган
Введение
Сахарный диабет — одно из самых опасных хронических заболеваний современности, которое с каждым годом приобретает всё больший масштаб. По данным Всемирной организации здравоохранения, число заболевших диабетом удваивается каждые 10–15 лет. Эта болезнь нарушает обмен веществ и постепенно приводит к поражению жизненно важных органов.
Для врача-терапевта сахарный диабет — не только диагноз, но и социальная, поведенческая и образовательная проблема, требующая междисциплинарного подхода и активного взаимодействия с пациентом.
Патогенез и классификация
Сахарный диабет развивается вследствие абсолютного или относительного дефицита инсулина — гормона поджелудочной железы, регулирующего уровень глюкозы в крови. Существует два основных типа заболевания:
Сахарный диабет 1 типа — аутоиммунная форма, при которой организм уничтожает собственные бета-клетки, вырабатывающие инсулин. Возникает чаще у детей и молодых людей, требует пожизненной инсулинотерапии.
Сахарный диабет 2 типа — инсулиннезависимый, развивается преимущественно у людей старше 40 лет на фоне избыточного веса, гиподинамии и неправильного питания. Характеризуется снижением чувствительности тканей к инсулину.
Также выделяют гестационный диабет (у беременных) и другие специфические формы, связанные с генетическими дефектами или заболеваниями поджелудочной железы.
Причины и факторы риска
Развитию диабета способствуют:
наследственная предрасположенность;
ожирение, особенно абдоминального типа;
недостаточная физическая активность;
неправильное питание с преобладанием простых углеводов и жиров;
хронический стресс и депривация сна;
артериальная гипертензия и метаболический синдром;
возраст старше 40 лет.
Особое внимание к этим факторам необходимо уделять в группах риска — людям с отягощённым анамнезом и избыточной массой тела.
Клиническая картина
Сахарный диабет 1 типа развивается остро, тогда как 2 тип нередко протекает скрытно и выявляется случайно. Наиболее характерные симптомы:
постоянная жажда;
учащённое мочеиспускание, особенно ночью;
сухость во рту;
слабость, утомляемость;
зуд кожи, особенно в области половых органов;
ухудшение зрения;
частые инфекции и медленное заживление ран.
При появлении хотя бы одного из этих признаков необходимо пройти обследование на уровень сахара в крови.
Диагностика
Современные методы позволяют выявить диабет на ранней стадии. Основные диагностические критерии:
уровень глюкозы в крови натощак ≥ 7,0 ммоль/л;
уровень глюкозы через 2 часа после приёма глюкозы ≥ 11,1 ммоль/л;
уровень гликированного гемоглобина (HbA1c) ≥ 6,5%;
наличие сахара и кетоновых тел в моче.
Для оценки компенсации диабета используется мониторинг HbA1c каждые 3 месяца.
Осложнения
Без должного контроля заболевание приводит к серьёзным осложнениям:
диабетическая ретинопатия — нарушение зрения, слепота;
диабетическая нефропатия — поражение почек, развитие хронической почечной недостаточности;
периферическая нейропатия — снижение чувствительности, боли, жжение в конечностях;
синдром диабетической стопы — язвы, гангрена, ампутации;
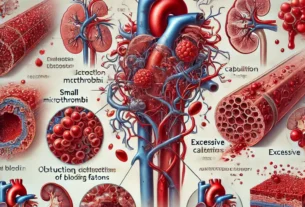
сердечно-сосудистые заболевания — инфаркт миокарда, инсульт, атеросклероз.
Осложнения ухудшают качество жизни пациента и увеличивают риск инвалидизации.
Лечение
Терапия сахарного диабета требует комплексного подхода, включающего:
Медикаментозное лечение
инсулинотерапия (при диабете 1 типа и тяжёлых формах 2 типа);
пероральные сахароснижающие препараты (метформин, сульфонилмочевина, ингибиторы ДПП-4 и др.).
Диетотерапия
ограничение употребления простых углеводов;
дробное питание с учётом хлебных единиц и гликемического индекса продуктов;
нормализация массы тела.
Физическая активность
регулярные аэробные нагрузки (ходьба, плавание, упражнения);
контроль за уровнем сахара до и после тренировки.
Образовательная работа с пациентом
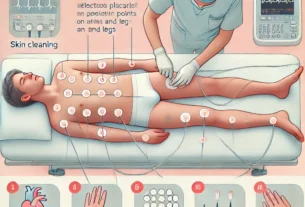
обучение самоконтролю гликемии с использованием глюкометра;
ведение дневника питания и самонаблюдения;
участие в школах диабета.
Профилактика
Первичная профилактика направлена на предотвращение диабета 2 типа у здоровых людей:
поддержание нормального веса;
сбалансированное питание;
физическая активность не менее 30 минут в день;
отказ от курения и злоупотребления алкоголем;
регулярные медосмотры.
Вторичная профилактика — предупреждение осложнений у больных диабетом, требует строгого соблюдения рекомендаций врача и регулярного лабораторного контроля.
Заключение
Сахарный диабет — заболевание, которое требует внимания, дисциплины и ответственности не только со стороны врача, но и самого пациента. Ранняя диагностика, постоянный мониторинг, активное участие пациента в терапии — ключевые факторы, которые позволяют предотвратить осложнения и сохранить высокое качество жизни.
Роль врача-терапевта — не ограничивается постановкой диагноза. Это длительное, доверительное сотрудничество с пациентом, поддержка, мотивация и грамотное ведение. Чем раньше начата работа с пациентом — тем выше шансы на успешное течение заболевания без тяжёлых последствий.
Сахарный диабет — это не приговор, а вызов. И наша задача — помочь пациенту принять его и научиться жить полноценно.