Авторы: Амангелдиева Жансая Амангелдіқызы –
ГКП на ПХВ «Ескельдинская ЦРБ»-врач педиатр-неонатолог,
Шуренбаева Сагима Кайырлаевна — ГКП на ПХВ
«Ескельдинская ЦРБ»-врач педиатр-неонатолог
Какаманова Софья Жанатовна –
НУ МЦ «Нур-Авиценум»-врач педиатр-неонатолог
Ретинопатия недоношенных (Retinopathy of prematurity) — это тяжёлое заболевание глаз, при котором у недоношенных детей нарушается рост сосудов сетчатки. Чаще всего болезнь завершается самостоятельно, без критических изменений на глазном дне. Однако иногда ретинопатия приводит к тракционной отслойке сетчатки (из-за сильного натяжения), что в 4–10 % случаев может закончиться необратимой слепотой.
В группу риска входят младенцы менее 1,5 кг, рождённые до 33-й недели беременности (если вести отсчёт с первого дня последней менструации). Чем меньше эти значения, тем более агрессивные формы заболевания развиваются у ребёнка.
Основными факторами риска развития ретинопатии недоношенных являются:
- масса тела при рождении менее 1,5 кг;
- рождение до 33-й недели беременности;
- асфиксия при родах, зависимость от кислорода в течение трёх недель, в том числе больше семи дней от ИВЛ;
- бронхолёгочная дисплазия (хроническое заболевание бронхов и лёгких, развивающееся у недоношенных детей на фоне ИВЛ);
- ранняя анемия и переливание компонентов крови во время выхаживания.
Симптомы ретинопатии недоношенных
Болезнь протекает без видимых симптомов. Выявить её может только своевременная диагностика зрения у детей группы риска. Доктор, проводящий осмотр глазного дна, должен иметь соответствующий опыт и сертификат, подтверждающий квалификацию. Диагностику проводят только на широкий зрачок с помощью налобного офтальмоскопа и/или педиатрической ретинальной камеры, которая делает снимки сетчатки
Патогенез ретинопатии недоношенных
На механизм развития заболевания влияют множество различных факторов, нарушающих процесс нормального созревания (васкулязации) сетчатки. Это приводит к патологическим изменениям сосудов и развитию ретинопатии недоношенных.
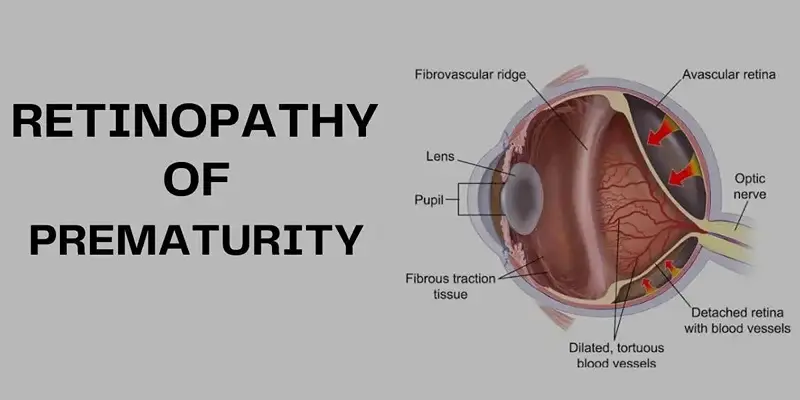
Сетчатка формируется от центра к периферии внутриутробно, в бескислородной среде. При обычном течении беременности развитие сосудов сетчатки заканчивается к моменту рождения ребёнка или на 40-й неделе беременности. У всех детей, рождённых раньше срока, на глазном дне остаются бессосудистые (аваскулярные) зоны. Чем обширнее эта зона, тем выше риск развития тяжёлых форм ретинопатии недоношенных.
После рождения сосуды продолжают формироваться, но их нормальному развитию мешает кислород, которым начинает дышать недоношенный ребёнок. С повышением его концентрации сосуды сетчатки резко сужаются, а затем закрываются, нарушая кровоток. На фоне такого состояния организм начинает активно вырабатывать факторы роста для формирования новых сосудов (VEGF). Из-за этого сосуды перестают правильно делиться, сосудистая сетка разрастается и формируются патологические сосудистые комплексы. На границе сосудистой и бессосудистой зон сетчатки появляются веретенообразные клетки, которые образуют демаркационную линию — границу между здоровыми и отмирающими тканями. Появление демаркационной линии говорит о начале первой стадии ретинопатии недоношенных.
При прогрессировании ретинопатии увеличивается объём вспомогательных клеток нервной ткани (нейроглии), после чего начинается вторая стадия заболевания. На месте линии формируется демаркационный вал (или гребень). Далее сосуды и нейроглия прорастают в стекловидное тело, что соответствует третьей стадии болезни. Позднее ткань, состоящая из волокон и проводящих клеток, распространяется в полость стекловидного тела, что приводит к развитию тракционной отслойки сетчатки.
Классификация и стадии развития ретинопатии недоношенных
Выделяют две фазы заболевания: активную и рубцовую. Рубцовая фаза характеризуется относительно стабильным состоянием, и единой классификации для неё нет. Она проявляется в виде эктопии (смещения эпителиального покрова) макулярной области, деформации сосудистого пучка, так называемый «след кометы», а также клеточной дистрофии и натяжения (тракции) на периферии сетчатки. Рубцовая фаза наступает примерно в 30 % случаев активной фазы болезни.
Классификация активной фазы ретинопатии недоношенных основывается на четырёх основных параметрах:
- Степени тяжести.
- Локализации патологического процесса.
- Протяжённости — вовлечённости в патологический процесс периферической сетчатки, измеренной в часовых меридианах глазного дна.
- Наличии или отсутствии «плюс-болезни» — состояния, при котором извиваются и расширяются артерии возле диска зрительного нерва, ухудшается отток крови, зрачок не реагирует на свет, а стекловидное тело рассеивает его лучи. «Плюс-болезнь» может сопровождать любую стадию ретинопатии.
Локализацию патологического процесса определяют по расположению границы между сосудистой и бессосудистой зонами сетчатки. Всего выделяют три зоны:
- 1 зона — условный круг (30°), радиус которого равен удвоенному расстоянию от диска зрительного нерва до фовеолы (центральной зоны сетчатки).
- 2 зона — кольцо (60°), расположенное кнаружи от первой зоны до зубчатой линии с носовой стороны и анатомического экватора — с височной.
- 3 зона — остальная часть сетчатки кпереди от второй зоны. Она наиболее подвержена воздействию патологического процесса.
Стадии развития ретинопатии недоношенных
В зависимости от степени тяжести выделяют пять стадий сосудистых нарушений:
- I стадия — появляется демаркационная линия — плоская серо-белая полоса, отделяющая бессосудистую периферическую часть сетчатки от сосудистой. Сосуды сетчатки расширены, извитые.
- II стадия — линия выдвигается в стекловидное тело, из-за чего формируется демаркационный вал (гребень), иногда с характерными гроздьями новообразованных сосудов. Перед ним появляется патологическое соединение между артериями и венами, провоцирующее кровоизлияния. Из-за проникновения в гребень сосудов его цвет меняется с серовато-белого до красноватого.
- III стадия — в области вала увеличивается сосудистая активность — вал поднимается над плоскостью сетчатки ещё выше и становится больше похож на гребень. Новообразованные сосуды прорастают в стекловидное тело или вдоль поверхности сетчатки, что может спровоцировать кровоизлияния.
- IV стадия — делится на два вида:
- IVа — тракционная отслойка сетчатки без захвата центральной зоны (макулы), иногда со скоплением воспалительной жидкости под сетчаткой;
- IVб — субтотальная — почти полная отслойка сетчатки (3/4 площади) без захвата макулярной зоны.
- V стадия — полная, или тотальная, отслойка сетчатки, всегда в форме воронки.
Диагностика ретинопатии недоношенных
Диагностику ретинопатии проводит врач-офтальмолог в условиях реанимации или в отделении выхаживания недоношенных детей. Врач также осматривает недоношенных детей в течение года, чтобы предотвратить развитие осложнений и хронических патологий.
Лечение ретинопатии недоношенных
На данный момент оптимальным методом лечения ретинопатии у недоношенных детей считается лазеркоагуляция бессосудистых зон сетчатки. После лазерной терапии заболевание прогрессирует до IV и V стадий примерно в 16 % случаев. Это связано с натяжением в стекловидном теле в процессе роста глазного яблока, что может привести к деформации заднего полюса и эктопии макулярной области в рубцовый период заболевания. Эффективность этого способа при тяжёлых формах, а также отдалённые последствия требуют поиска менее травматичных методов лечения для младенцев.
Профилактика ретинопатии недоношенных
Чтобы отдалённые исходы заболевания были положительными, необходимо комплексно подходить к профилактике развития ретинопатии на этапе реанимационных мероприятий и вначале выхаживания младенцев в отделениях патологии недоношенных.
Важным условием выхаживания недоношенных новорождённых является оксигенотерапия, однако нужно тщательно следить за дозировкой кислорода. Слишком высокая концентрация и продолжительность применения кислорода напрямую влияют на степень негативного воздействия на сетчатку. В целях защиты организм резко сужает сосуды. Из-за этого повышается артериальное давление, снижается мозговой кровоток, могут развиться злокачественные формы ретинопатии и бронхолёгочная дисплазия. Предельно «безопасное» время при вдыхании стопроцентного кислорода составляет 2–3 часа, 80 % — 4–5 часов, 60 % — 8–12 часов, 40 % — более суток.
Для коррекции нарушений зрения у детей разного возраста, перенёсших ретинопатию недоношенных, нужно составить индивидуальный план осмотра у врача-офтальмолога в зависимости от степени тяжести заболевания. Важное значение имеет преемственность детских и взрослых офтальмологов, которые будут наблюдать пациентов в отдалённый период, а также врачей смежных специальностей, в том числе педиатров, терапевтов, неврологов и реабилитологов.
Список литературы
- Ретинопатия недоношенных / под ред. В. В. Нероева, Л. А. Катаргиной. — М.: ИКАР, 2020. — 222 с.
- Ассоциация врачей-офтальмологов. Диагностика, мониторинг и лечение активной фазы ретинопатии недоношенных: клинические рекомендации. — М., 2015. — 31 с.
- Шилова Н. А., Харламова Н. В., Фисюк Ю. А., Чаша Т. Ю. и др. Частота и исходы ретинопатии у глубоконедоношенных новорождённых в условиях оказания специализированной медицинской помощи // Российский вестник перинатологии и педиатрии. — 2018. — Т. 63, № 5. — С. 51–54.
- Катаргина Л. А. Ретинопатия недоношенных, современное состояние проблемы и задачи организации офтальмологической помощи недоношенным детям в РФ // Российская педиатрическая офтальмология. — 2012. — № 1. — С. 5–7.
- Катаргина Л. А., Демченко. Е. Н. Новые возможности в ведении пациентов с ретинопатией недоношенных (обзор литературы и анализ собственных данных) // Российский офтальмологический журнал. — 2020. — Т. 13, № 4. — С. 70–74.
- Катаргина Л. А. Современные взгляды на проблему ретинопати недоношенных // Вестник офтальмологии. — 2014. — № 6. — С. 23–27.
- Сайдашева Э. И., Горелик Ю. В., Буяновская С. В., Ковшов Ф. В. Ретинопатия недоношенных: особенности течения и результаты лечения у детей со сроком гестации менее 27 недель // Российская педиатрическая офтальмология. — 2015. — № 6. — С. 23–27.
- Ретинопатия недоношенных. Офтальмология: национальное руководство / под ред. С. Э. Аветисова, Е. А. Егорова, Л. К. Мошетовой, В. В. Нероева, Х. П. Тахчиди. — М.: ГЭОТАР-Медиа, 2014. — С. 580–591.
- Fierson W. M., American Academy of Pediatrics Section on Ophthalmology. Screening examination of premature infants for retinopathy of prematurity // Pediatrics. — 2013. — № 1. — P. 189–195.ссылка
- Aldebasi T., Guma M. A., Bashir R. et al. Intravitreal Ranibizumab Injection for the Treatment of Retinopathy of Prematurity // Med. Princ. Pract. — 2019. — № 6. — P. 526–532.ссылка
- Stahl A., Lepore D., Fielder A. et al. Ranibizumab versus laser therapy for the treatment of very low birthweight infants with retinopathy of prematurity (RAINBOW): an open-label randomised controlled trial // The Lancet. — 2019. — № 10208. — P. 1551–1559. ссылка
- Chen X., Zhou L., Zhang Q. et al. Serum Vascular Endothelial Growth Factor Levels before and after Intravitreous Ranibizumab Injection for Retinopathy of Prematurity // J Ophthalmol. — 2019. ссылка
- Ассоциация врачей-офтальмологов. Ретинопатия недоношенных, активная фаза: клинические рекомендации. — 2017. — 32 с.
- Нероев В. В. Организация офтальмологической помощи населению Российской Федерации // Вестник офтальмологии. — 2014. — № 6. — С. 8–12.
- Баранов А. В. Хирургическое лечение поздних стадий ретинопатии недоношенных: автореф. дис. … д-ра мед. наук: 14.01.27. — СПб., 2014. — 32 с.
- Hellstrom A., Smith L. E. H., Dammann O. Retinopathy of prematurity // The Lancet. — 2013. — № 9902. — P. 1445–1457.ссылка
- Capone A. J., Trese M. T. Stage 5 Retinopathy of Prematurity: Then and Now // Retina. — 2006. — Vol. 26, № 7. — P. 721–723.ссылка
- Дискаленко О. В., Коникова О. А., Бржеский В. В. Результативность хирургического лечения V стадии ретинопатии недоношенных // Офтальмохирургия. — 2015. — № 2. — С. 40–44.
- The International Agency for the Prevention of Blindness. Learning to improve treatment of ROP in Russia. — 2017.
- Prakalapakorn S., Wallace D., Freedman S. Retinal imaging in premature infants using the Pictor noncontact digital camera // Journal of AAPOS. — 2014. — № 10. — P. 321–326.