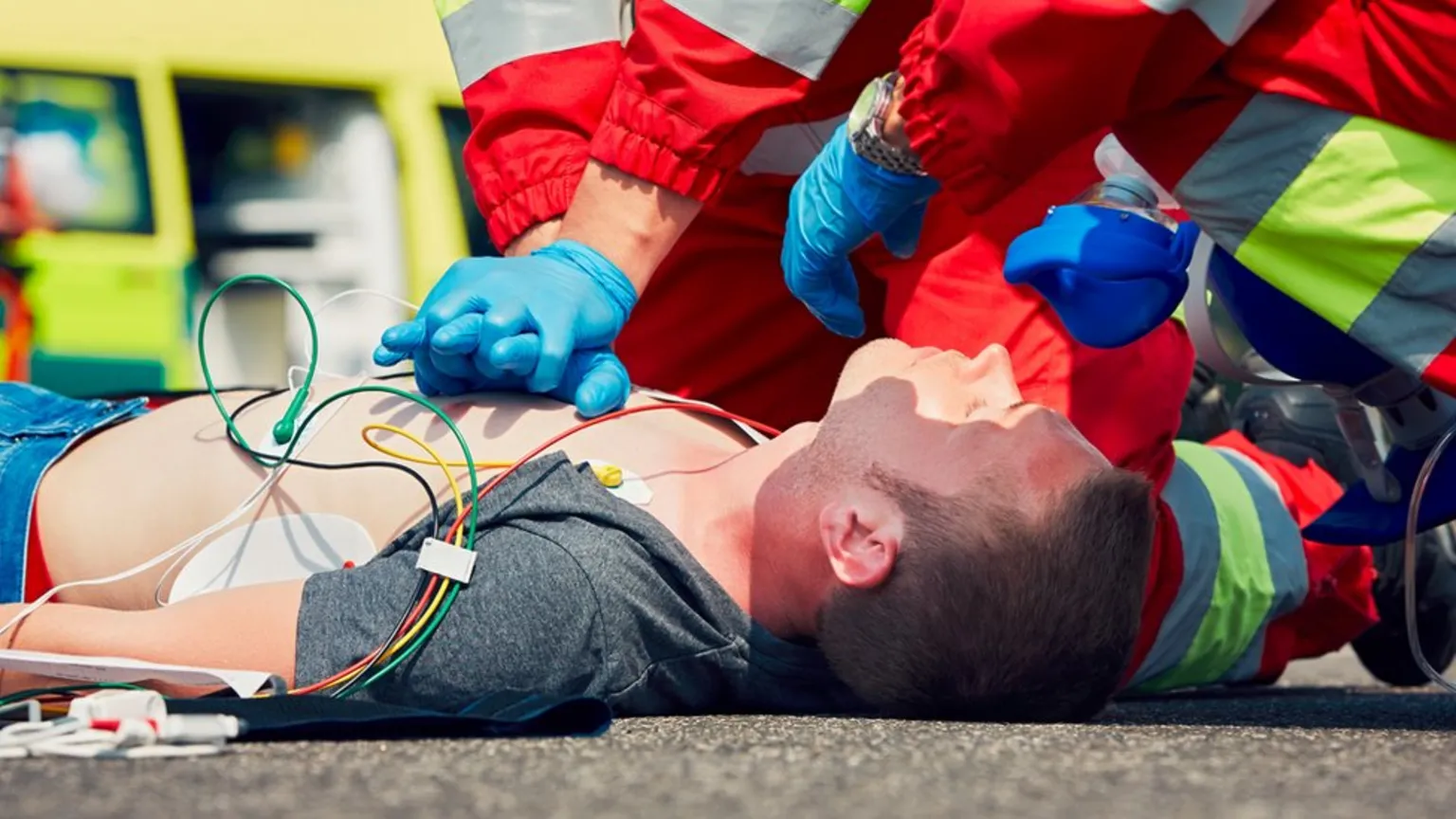
Сердечно-легочная реанимация (СЛР) — это критически важный элемент первой медицинской помощи, оказываемой на догоспитальном этапе при остановке сердца. Быстрая и правильная реакция может спасти жизнь пациента, минимизировать риски необратимых повреждений головного мозга и увеличить шансы на успешное восстановление функций сердца. В последние годы рекомендации по проведению СЛР изменились с учетом новых данных исследований, что требует от медицинского персонала, в том числе фельдшеров скорой помощи, знания и применения современных алгоритмов.
Причины остановки сердца
Остановка сердца может быть вызвана множеством факторов, включая:
Ишемическую болезнь сердца (инфаркт миокарда)
Тромбоэмболию легочной артерии
Гиповолемию
Гипоксию
Электролитные нарушения (гиперкалиемия, гипокалиемия)
Нарушения ритма сердца (фибрилляция желудочков, асистолия)
Независимо от причины, быстрота и правильность проведения СЛР определяют вероятность успешного исхода.
Основные принципы проведения СЛР
Сердечно-легочная реанимация включает в себя следующие ключевые элементы:
- Компрессии грудной клетки (чередование с искусственным дыханием или без):
Глубокие и быстрые компрессии грудной клетки для обеспечения циркуляции крови.
- Обеспечение дыхательных путей и вентиляция легких:
Открытие дыхательных путей и проведение искусственного дыхания для обеспечения оксигенации.
- Дефибрилляция (при необходимости):
Электрическая дефибрилляция для восстановления нормального ритма сердца при фибрилляции желудочков или желудочковой тахикардии без пульса.
Современные рекомендации по СЛР на догоспитальном этапе
Согласно последним рекомендациям Европейского совета по реанимации (ERC) и Американской ассоциации сердца (AHA), алгоритм СЛР должен включать следующие этапы:
- Оценка ситуации и безопасность:
Перед началом реанимации важно убедиться в безопасности обстановки как для пациента, так и для фельдшера. Важно устранить потенциальные угрозы (например, транспортные средства, электричество, огонь).
- Оценка сознания и дыхания:
Оцените сознание пациента, легко встряхнув его за плечи и громко окликнув.
Если пациент не реагирует, необходимо быстро оценить дыхание. Если дыхание отсутствует или агональное (прерывистое, неэффективное), следует немедленно приступить к СЛР.
- Вызов помощи:
После подтверждения остановки сердца необходимо немедленно вызвать помощь и запросить автоматический внешний дефибриллятор (АВД), если он доступен.
- Начало компрессий грудной клетки:
Частота компрессий: 100-120 компрессий в минуту.
Глубина компрессий: 5-6 см у взрослых, при этом необходимо позволить грудной клетке полностью вернуться в исходное положение после каждого сжатия.
Соотношение компрессий и искусственных вдохов: 30 компрессий на 2 вдоха. Если СЛР проводят два медицинских работника с наличием оборудования для обеспечения проходимости дыхательных путей, возможно применение 15 компрессий на 2 вдоха.
Минимизация перерывов в компрессиях: Необходимо свести к минимуму паузы между компрессиями для максимизации перфузии тканей.
- Обеспечение проходимости дыхательных путей:
Если у пациента подозревается обструкция дыхательных путей, следует использовать приемы «голова-назад/подбородок-вверх» или подъем челюсти, чтобы обеспечить проходимость.
Использование мешка Амбу или других устройств для обеспечения вентиляции при наличии специалистов и оборудования.
- Искусственная вентиляция:
Вентиляция через мешок Амбу должна сопровождаться подачей кислорода с потоком 10-15 л/мин. Вентиляция через мешок должна быть мягкой, чтобы избежать гипервентиляции и баротравмы.
Если невозможно обеспечить вентиляцию через мешок Амбу, можно использовать «рот в рот», прикрыв рот пострадавшего чистой тканью или маской.
- Применение автоматического внешнего дефибриллятора (АВД):
Как только дефибриллятор станет доступен, его следует немедленно использовать. АВД автоматически анализирует ритм сердца и выдает инструкции.
Если дефибрилляция показана, фельдшер должен следовать инструкциям АВД и выполнить разряд. После разряда следует немедленно возобновить СЛР, не оценивая состояние пациента, и продолжать ее до следующего анализа ритма.
При отсутствии АВД продолжайте компрессии и вентиляцию до прибытия более квалифицированной помощи или до восстановления сознания.
- Продолжение реанимации до прибытия скорой помощи:
Необходимо продолжать СЛР до восстановления спонтанного кровообращения (ROSC) или до передачи пациента медицинским специалистам.
Фельдшеры должны проводить СЛР с регулярной сменой реаниматоров каждые 2 минуты, чтобы поддерживать высокое качество компрессий грудной клетки.
Профилактика ошибок
Некоторые частые ошибки, которых следует избегать:
Слишком медленные или слишком быстрые компрессии грудной клетки.
Частота компрессий должна строго соответствовать рекомендациям (100-120 в минуту).
Слишком слабые компрессии.
Необходимо достигать глубины компрессий 5-6 см для взрослых пациентов.
Чрезмерные паузы между компрессиями.
Перерывы между компрессиями необходимо минимизировать (менее 10 секунд при смене реаниматоров или выполнении дефибрилляции).
Гипервентиляция.
Чрезмерная вентиляция может привести к повышению внутригрудного давления, что ухудшит венозный возврат и сердечный выброс. Важно соблюдать рекомендации по количеству вдохов и их объему.
Заключение
Сердечно-легочная реанимация на догоспитальном этапе — это процесс, требующий строгого соблюдения современных рекомендаций для достижения максимальной эффективности. Фельдшеры, оказывающие помощь на догоспитальном этапе, должны быть обучены и регулярно обновлять свои навыки, следуя последним рекомендациям международных организаций. Быстрая и качественная СЛР значительно повышает шансы пациента на выживание и восстановление, делая каждую минуту критически важной.
Авторы : Жакупбекова Жупар Какимовна, фельдшер
Абдильдинова Назгуль Алимбековна, фельдшер
Кайролданова Гульден Мадыбаевна, фельдшер
ГКП на ПХВ ОСС и НМП по обл Жетысу